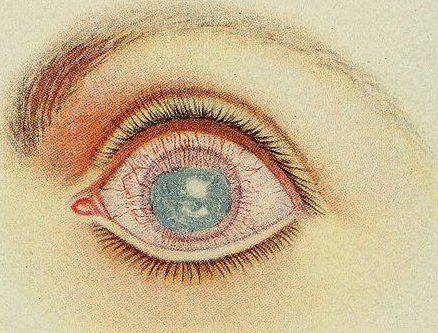
Осложненная катаракта: к чему может привести плохое питание
В медицине катарактой называется помутнение хрусталика глаза. Здоровый имеет абсолютно прозрачный цвет. При приобретении зрачком серого или белого цвета, хрусталик мутнеет, в результате человек слепнет. Осложненная катаракта возникает под задней частью хрусталика. При его изучении видно, что помутнения передвигаются в обратную сторону от движения глазного яблока.
Содержание
Чаще всего этому заболеванию подвержены пожилые люди, так как у них теряется эластичность хрусталика. Также в группе риска те, кто страдает такими болезнями, как сахарный диабет или ревматоидный артрит. Причем это заболевание чаще всего поражает лиц женского пола и характеризуется у них более тяжелым течением.
У новорожденных возникновение катаракты может быть обусловлено воспалением, которое плод перенёс, еще находясь в утробе матери.
Стадии и формы болезни
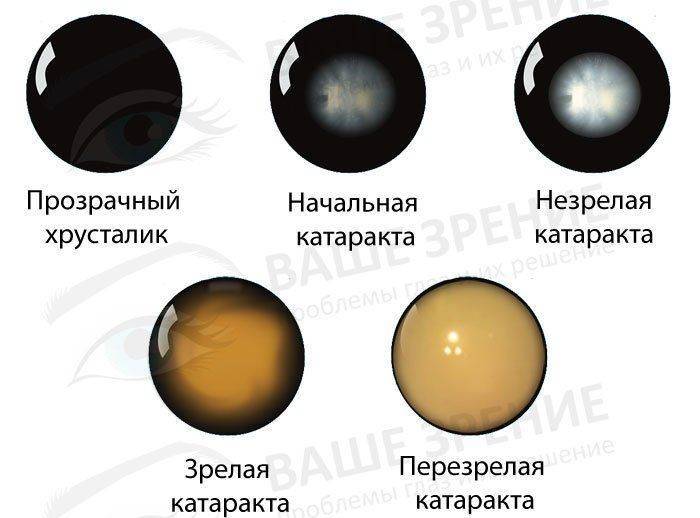
Развиваясь, катаракта проходит 4 этапа:
- Начальная форма. Для нее характерно начинающееся скопление инфильтрата. При этом особых симптомов заболевания не отмечается. Может лишь иногда возникать туманность зрения.
- Незрелая катаракта. Здесь уже наблюдается большое потемнение хрусталика, зрение быстро падает.
- Зрелая катаракта. Все симптомы болезни налицо. Специалист может увидеть скопление инфильтрата даже без специальных инструментов. В глазу виден шарик серого цвета, который затрагивает радужку глаза. При этой стадии меняется цвет глаз, приобретая молочный оттенок.
- Перезрелая катаракта. Зрение полностью пропадает.
 По расположению катаракту подразделяют на 2 вида:
По расположению катаракту подразделяют на 2 вида:
- набухающую;
- заднекапсулярную.
Причины заболевания
Осложненная катаракта возникает по ряду внешних и внутренних причин. Внутренними можно назвать болезни, которые являются предрасполагающими факторами к возникновению катаракты:
- сахарный диабет;
- неправильный обмен веществ;
- новообразования глаз;
- глаукома;
- повышенное кровяное давление;
- склеродермия.
К внешним относят:
- травмы глаз;
- плохую генетику;
- недостаток йода;
- истощение из-за нехватки питания;
- возраст старше 50 лет.
В редких случаях катаракта встречается у людей, перенесших операцию по замене хрусталика, вследствие повреждения тканей и кровеносных сосудов.
Часто помутнение хрусталика бывает вызвано лучевой болезнью, длительным пребыванием на солнце, когда глаза не защищены от попадания прямых солнечных лучей.
Большой риск возникновения болезни у людей, которые злоупотребляют спиртным, плохо питаются, в организм недостаточно поступают витамины и минералы. Подвержены катаракте люди, проживающие в плохих экологических условиях.
Симптомы и признаки
В зависимости от причины, которая вызвала появление катаракты, симптомы могут отличаться. В медицине принято выделять такие основные общие признаки:
- изменяется цвета зрачка, который становится молочно-серым;
- ухудшается зрение, очертания предметов становятся мутными и расплывчатыми;
- объекты начинают двоиться. Такой симптом наблюдается не всегда, только в тех случаях, когда есть расслоение сетчатки.
- другие возникающие проблемы со зрением — невозможность прочитать мелкий шрифт или плохая видимость предмета из-за недостатка света.
Одной из главных предпосылок возникновения заболевания является склонность к повышенному сахару в крови. Тогда болезнь поражает оба глаза.
Очень часто такая диабетическая форма очень быстро прогрессирует, при этом утолщается стенка радужки. Именно это является основной причиной изменения цвета и помутнения хрусталика.
Диагностика и обращение к врачу
Как только возникают первые тревожные симптомы, нужно сразу же отправляться на прием к специалисту офтальмологу. Правильная и своевременная диагностика заболевания поможет сохранить зрение. Чтобы установить точный диагноз, врач должен провести такую диагностику:
- Внешний осмотр глаз. Для этого нужно создать яркое освещение.
- Если офтальмолог обнаружил помутнение, он должен назначить более детальное обследование. Для этого применяют щелевую лампу.
- Для определения локализации и степени поражения применяют биомикроскопию.
Следует отметить, что легче всего определить зрелую катаракту. При ее начальной стадии требуется дифференциальная диагностика для исключения таких болезней как глаукома и травматическое повреждение.
Лечение
Существует два пути лечения данного заболевания.
Применение капель, которые имеют в своем составе аминокислоты и ланостер:
- Тауфон;
- Сэнкаталин;
- Витафакол;
- Витайодурол;
- Квинакс;
- Офтан-катахром.
Их целью является растворение белка в хрусталике глаза. Лекарства способны замедлить распространение болезни, но вылечить полностью катаракту не смогут.
Дополнительно офтальмологи рекомендуют носить очки или контактные линзы. Чтобы избежать прогрессивного развития катаракты, нужно ограничить нахождение на открытом солнце, читать и выполнять работу с мелкими деталями исключительно при ярком свете.
Такой способ лечения подходит только на начальном этапе развития катаракты.
Для более тяжелого течения необходимо провести хирургическую операцию. Осложненная катаракта характеризуется быстрым поражением хрусталика, поэтому, как только, вам поставили диагноз, нужно проводить оперативное вмешательство.
Устаревшим методом считается проведение иридэктомии. При этой операции делается большой разрез, помутневший хрусталик заменяют на искусственный. Такое вмешательство чревато осложнениями, долгим заживлением и снятием швов через определенный промежуток времени.
Экстракапсулярная экстракция
При этом виде операции удаляется только передняя часть хрусталика и ядро. Задняя капсула хрусталика не меняется. Такой метод чаще всего чреват таким осложнением, как уплотнение хрусталика и возникновение повторной катаракты.
Интракапсулярная экстракция
В этом случае с помощью криоэкстракции (охлажденного инструмента) хрусталик удаляется вместе с капсулой. Осложнение — выпадение стекловидного тела. Но результат процедуры почти всегда положительный.
Факоэмульсификация
Это безболезненная процедура проводится лазерным или ультразвуковым методом. При ее проведении почти не отмечается побочных эффектов.
На глазном яблоке делают микроскопический надрез, больной хрусталик растворяют и извлекают. На его место помещается интраокулярная линза. Постепенно она сама распределится на глазном яблоке. Никаких швов применять не надо, микронадрез затянется самостоятельно.
Плюсом данной операции является то, что пациент практически сразу же возвращается к нормальной жизни. При факоэмульсификации зрение может восстановиться полностью.
Противопоказаний к такой операции нет. Тем не менее, у пациента могут быть факторы, о которых хирург должен знать. Это может быть сахарный диабет, гипертония, хронические заболевания сердца и легких.
Перед операцией больному вводят капли, которые обезболивают глаз, и расширяют зрачок. Для того, чтобы не возникла диспепсия, за несколько часов до проведения нужно отказаться от принятия пищи.
Иногда пациенту для обезболивания проводят инъекцию в область сетчатки.
Время проведения факоэмульсификации приблизительно 15—20 минут. При этом больной не ощущает никаких болевых проявлений.
Восстановительный период длится до одной недели. При этом офтальмолог назначает рекомендации, которые следует неукоснительно выполнять.