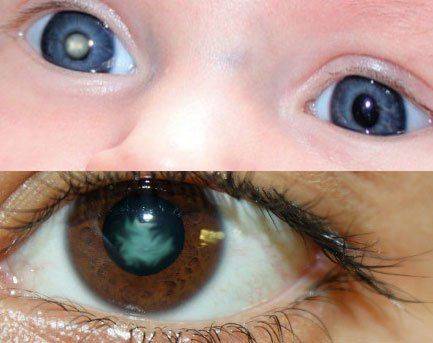
Начальная стадия катаракты глаза
Начальная катаракта — глазное заболевание, основной характеристикой которого является помутнение хрусталика. Процесс носит прогрессирующий характер и может привести к слепоте на один или оба глаза. Офтальмологи основной причиной проявления заболевания считают дефицит белка в тканях хрусталика и нарушение обмена веществ. Такая патология вызывает расстройства зрения различных уровней.
Содержание
Помутнение хрусталика фиксируется в основном у пожилых людей после 75 лет (около 46%). Вероятность развития болезни после 50 лет довольно большая. Катаракта сегодня часто встречается и у молодых людей, что связано:
- с плохой экологией;
- чрезмерной нагрузкой на глаза;
- увеличением процента проблем с позвоночником у этой возрастной группы.
В группу риска входят люди:
- с генетической предрасположенностью;
- с проблемами эндокринной системы (сахарный диабет).
Вероятность развития заболевания большая и у людей:
- работающих и живущих в неблагоприятных условиях;
- подверженных радиации и опасным излучениям.
Кроме возрастного фактора, на частое проявление патологии влияют:
- курение;
- травмы глаз.
Стадии болезни
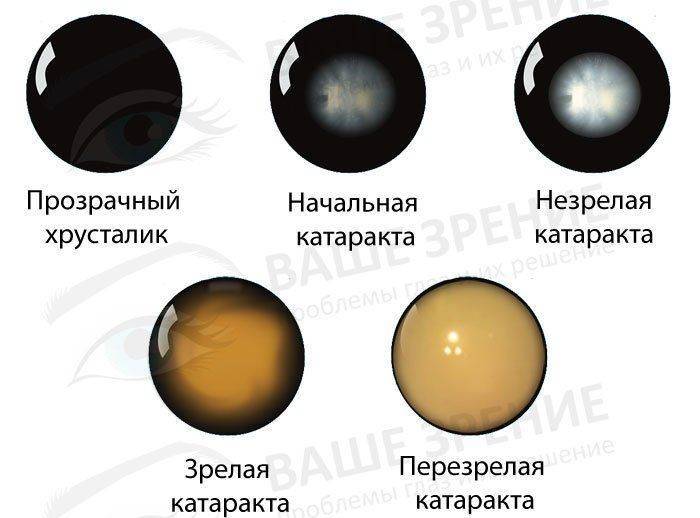
Различают следующие стадии патологии:
- начальная фаза;
- незрелая катаракта;
- зрелая катаракта;
- перезрелая катаракта.
Начальный этап заболевания проявляется незначительным помутнением хрусталика глаза по его периферии, вне оптической области. Заметное снижение зрения не замечается. Время от времени проявленные беспокоящие явления пациентами списываются на усталость или на другие, уже имеющиеся заболевания глаз, к примеру на миопию. Обнаружение заболевания на начальном этапе довольно сложно, обследование ведется специальным оборудованием. У пациентов старшего возраста выявить первые признаки катаракты легче.
Незрелая катаракта характеризуется передвижением помутнения в центральную оптическую зону. Острота зрения на этой фазе ощутимо снижается.
При зрелой катаракте хрусталик полностью закрывается помутнением. Больной различает только световое освещение.
Патология имеет прогрессирующий характер. Процесс помутнения проявляется распадом волокон хрусталика, хрусталик приобретает молочно-белый цвет.
Виды
Выделяют два вида недуга:
- врожденный;
- приобретенный.
Врожденная форма патологии фиксируется сразу после рождения ребенка или в возрасте до года. Начальная стадия врожденной катаракты нелегко поддается лечению, связанно это с ее генетическим характером. Новейшие методы лечения способствуют улучшению зрительной функции у таких пациентов, возможны и случаи полного исцеления.

Приобретенная катаракта имеет свои подвиды. На начальной стадии все типы проявляются идентично. Темпы прогрессирования патологии зависят от индивидуальных склонностей организма, от внешних факторов, также от образа жизни пациента.
Старческий вид — один из подвидов заболевания, часто проявляется небольшим улучшением зрения. Спустя незначительный промежуток времени зрение начинает резко ухудшаться. Начальную катаракту лечат медикаментозным способом, но в будущем пациенту с такой патологией рекомендуют операционное вмешательство.
Причины
Существует ряд факторов и заболеваний, на фоне которых начинает развиваться катаракта. В случае наличия предрасположенности к возникновению нарушений обмена веществ в хрусталике глаза, правильно будет периодически проходить осмотры у врача, в целях обнаружения заболевания на ранней фазе.
Основные причины проявления патологии следующие:
- сбои в работе щитовидной железы;
- синдром Дауна;
- пристрастие к спиртным напиткам и табаку;
- травмы глаза;
- использование кортикостероидов;
- травмирование глаза УФ лучами, ожоги;
- недостаточное количество антиоксидантов, заниженное сопротивление организма (старческий возраст);
- хориоретинит;
- глаукома;
- отслоение сетчатки;
- синдром Фукса;
- иридоциклит;
- инфекционные болезни (тиф, оспа, малярия);
- анемия;
- отравления токсинами, в том числе нафталином или таллием;
- определенные кожные недуги, такие как пойкилодермия Якоби, стрептодермия, экзема, нейродермит;
- близорукость третьей степени;
- врожденная патология хрусталика— в основном развивается как последствие инфекций, перенесенных матерью в период беременности (токсоплазмоз, краснуха, грипп);
- неблагоприятная обстановка на месте работы, к примеру трудовая деятельность в горячем цехе;
- генетическая предрасположенность.
Симптомы
При врожденной катаракте у ребенка фиксируются косоглазие, отсутствие реакции на предметы, изменение цвета зрачка на белый.
Слово катаракта из греческого переводится как «водопад». Название связано с основным симптомом — тусклое, расплывчатое видение, размытость изображения.
К основным симптомам заболевания приобретенного характера относятся:
- снижение зрительной функции, если прежде оно был нормальным;
- развитие близорукости;
- улучшение состояния при дальнозоркости — предметы в поле зрения без четких контуров;
- двоение изображения;
- желтый, серый или белый цвет зрачка;
- затруднения, связанные с восприятием цвета — оттенки воспринимаются чрезмерно насыщенными или наоборот серыми;
- зрение резко снижается при плохом освещении и в ночное время дня;
- повышенная чувствительность к свету — так как хрусталик передает изображение с бликами и ореолами, человек ощущает отражение света от всех поверхностей.
При начальной катаракте первыми симптомами являются двоение изображения, светобоязнь, пятна перед глазами.
Диагностика
Лечением заболевания занимается офтальмолог-хирург. Обнаружить заболевание не трудно. Сложности возникают при определении стадии, локализации, этиологии помутнения и установлении нужного объема и тактики операции.
Проводятся следующие обследования:
- стандартные способы;
- визометрия;
- исследование бинокулярного зрения — оценка стереоскопического зрения двумя глазами одновременно;
- периметрия — фиксирование полей зрения;
- тонометрия;
- биомикроскопия — обследование помогает офтальмологу-хирургу выбирать максимально результативный метод удаления катаракты, при исследовании применяют щелевую лампу, процедура проводится в условиях медикаментозного мидиаза;
- гониоскопия — метод применим для определения тактики операции, когда наблюдается патология хрусталика в комбинации с глаукомой.
Также проводятся:
- рефрактометрия;
- офтальмометрия;
- скиаскопия;
- электрофизиологическое исследование;
- денситометрия;
- ультразвуковая биомикроскопия;
- эндотелиальная биомикроскопия.
Важны и лабораторные исследования:
- анализ крови и мочи;
- гликемия;
- коагулограмма;
- анализ крови на ВИЧ, гепатиты В и С, венерические заболевания.
Если поставлен диагноз начальной катаракты, не стоит медлить с лечением, так как при катаракте хрусталик увеличивается в размерах и занимает большой участок в передней камере глаза, нарушая отток внутриглазной жидкости, что провоцирует появление глаукомы. Катаракта приводит к атрофии зрительного нерва.
Катаракту невозможно лечить глазными каплями. Препараты могут только на время затормозить прогресс болезни, но не излечить его.
Единственный способ лечения — хирургическое вмешательство.
Использование современных методов офтальмологии сделало возможным проводить операцию на начальных стадиях катаракты и таким способом избежать вероятных серьезных последствий, которые проявляются при удалении зрелой катаракты.
Лечение
Развитие катаракты можно затормозить с помощью медицинских средств. Часто применяемыми являются:
- Квинакс;
- Офтан-Катахром;
- Бестоксол.
При начальной стадии катаракты прописывают и таблетки Факовит, которые способствуют нормализации обменных процессов в хрусталике, и выводу токсинов из организма.
С целью укрепления стенок сосудов и капилляров назначают специальные витаминные комплексы.
Правильное и полноценное лечение заболевания – операция. Проводится она в два этапа:
- Факоэмульсификация. Под местный наркоз делают разрез на роговице. После начинают удаление поврежденных участков хрусталика.
- Установка интраокулярной линзы.
Профилактика
Рекомендуется придерживание следующих требований:
- в солнечную погоду носить солнцезащитные очки.
- в рацион питания включить продукты с высоким содержанием антиоксидантов.
- отказаться от вредных привычек.
- после 40 лет периодически проходить осмотры у офтальмолога.