Склерит: классификация и лечение
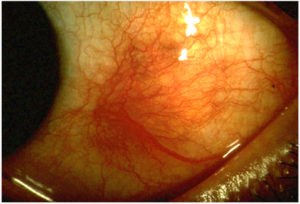
Склерит — острое воспаление фиброзной оболочки глаза (склеры). Формируется в течение нескольких суток. Способен нанести серьезный вред здоровью, вплоть до лишения зрения. Код по МКБ 10 — Н 15.0.
По своей локализации склерит бывает передним и задним. По характеру развития — острый, хронический, гнойный. Помимо этого патология бывает двухсторонним и односторонним.
Содержание
Передний
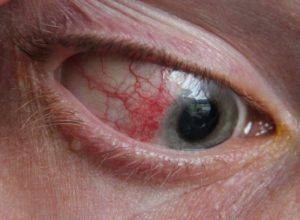
Болезнь, как правило, формируется на обоих глазах. На фиброзной оболочке наблюдается припухлость фиолетового оттенка. При ее пальпации возникает сильный болевой синдром.
Нередко передний склерит затрагивает и роговичную зону — кератосклерит. Когда недуг охватывает всю перикорнеальную зону, заболевание носит название кольцевидный склерит.
При разрастании болезнетворного процесса по всей сосудистой оболочке глаза, происходит заращивание зрачка и передней камеры. Это может спровоцировать вторичную глаукому.
Задний
Склерит такого вида поражает глубокий слой фиброзной оболочки. Если посмотреть фото с данной разновидностью, можно увидеть сильную отечность век и конъюнктивы. Глазное яблоко заметно выступает вперед, из-за чего глаз не может закрыться полностью.
При внутриглазном обследовании выявляется дистрофия фиброзной оболочки. Человек ощущает боль при взгляде.
Гнойный
Гнойный склерит — тяжелая форма воспаления, которая сразу приобретает острый характер. У пациентов возникает:
- боязнь света;
- болевой синдром;
- слезовыделение.
При визуальном обследовании у офтальмолога наблюдается отечность век и слизистой. А также большая концентрация гнойной жидкости в фиброзной оболочке.
Патогенез и этиология
Причины возникновения недуга довольно разнообразны. Чаще всего он поражает женщин в возрасте тридцати-пятидесяти лет. Склерит является осложнением ревматических патологий:
- Узелковый полиартрит;
- Гранулематоз Вегенера;
- Полихондрит;
На поздних этапах развития включается аутоиммунная защита. Клетки начинают сражаться со своими же тканями, принимая их за инородные. Такое патологическое состояние задевает и зрительный аппарат — формируется ревматическая разновидность. Помимо этого спровоцировать недуг могут следующие заболевания:
- Подагра;
- Туберкулезная палочка;
- Сифилис;
- Бруцеллез;
- Герпес;
- Красная волчанка;
- Синдром Бехтерева;
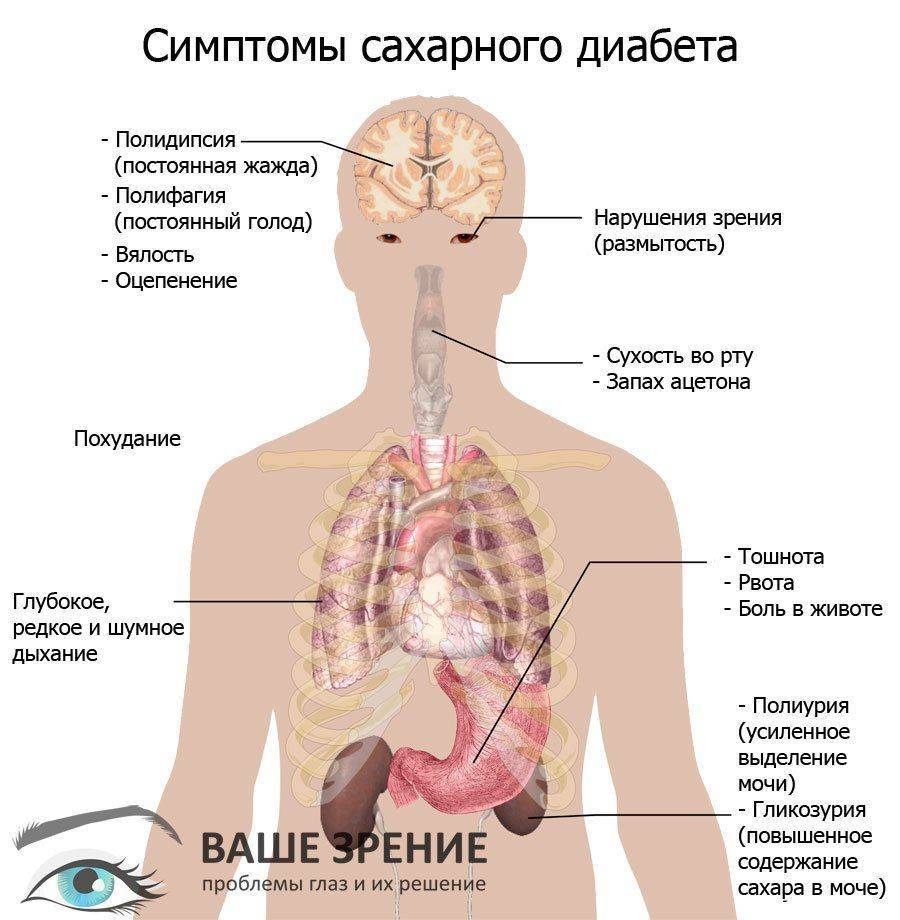
- Диабет.
Также заболевание может возникать на фоне оперативного вмешательства.
Симптоматика
Симптомы болезни фиброзной оболочки:
- Краснота в определенной зоне или во всем глазном яблоке;
- Болевые ощущения;
- В склере наблюдаются очаги воспаления. При запущенной стадии возникают признаки дистрофии фиброзной оболочки;
- Боязнь света;
- Если воспаление перешло на другие зоны, зрение ухудшается;
- Повышенное слезовыделение.
При гнойной форме болевой синдром резкой формы. Образуется, заметный даже для невооруженного глаза очаг воспаления. Спустя определенное время он может самостоятельно вскрыться, иногда рассосаться.
Как только у вас появились перечисленные симптомы, нужно обратиться к врачу-окулисту. Своевременное лечение может помочь избежать осложнений, а в некоторых случаях даже сохранить зрение.
Диагностические мероприятия
В первую очередь специалист проводит внешний осмотр и собирает анамнез (сопутствующие заболевания, клиническая картина и прочее). Также назначаются лабораторные обследования: общий анализ крови и мочи, уровень сахара в крови, кровь на RW, иммунограмма, туберкулиновая проба.
Также применяются методы инструментальной диагностики:
- Визометрия.
- Периметрия.
- Биомикроскопия.
- Офтальмоскопия.
- Тонометрия.
- Рентгенография придаточных пазух.

Помимо этого офтальмолог подключает врачей других специальностей: терапевт, стоматолог, дерматолог, иммунолог-аллерголог.
Лечение
Если поставлен диагноз склерит, врач начинает лечение с помощью системных глюкокортикоидов. Если терапия данными препаратами не оказывает должного результата или у пациента наблюдается некротизирующий васкулит и патология соединяющей ткани, специалист назначает системное иммуносупрессивное лечение циклофосфамидом или азатиоприном, но только после рекомендации ревматолога. В определенных ситуациях нужна пересадка фиброзной ткани.
Для лечения прописывают кортикостероиды, нестероидные противовоспалительные препараты. При некротизирующей форме назначается иммуносупрессивная терапия.
Если появились осложнения прибегают к оперативному вмешательству. При гнойной форме патологии вскрывается очаг воспаления. Если случился прорыв фиброзной оболочки, то используют склеропластику. Помимо этого применяют УВЧ, магнитотерапию.